Автоматизм серця має міогенну природу і обумовлений спонтанною активністю частини клітин його атипові тканини. Субстратом автоматии в серці є специфічна м'язова тканина, або провідна система серця, яка складається з синусно-передсердного (синоатриального) (СА) вузла, розташованого в стінці правого передсердя у місця впадання в нього верхньої порожнистої вени, предсердно-желудочкового (атріовентрикулярного вузла, розташованого в міжпередсердної перегородці на кордоні передсердь і шлуночків. Від атріовентрикулярного вузла починається цибулька Гіса. Пройшовши в товщу міжшлуночкової перегородки, він ділиться на праву і ліву ніжки, що закінчуються до ечнимі розгалуженнями - волокнами Пуркіньє. Верхівка серця не володіє автоматией, а лише сократимостью, так як в ній відсутні елементи провідної системи серця. В нормальних умовах водієм ритму, або пейсмекером, є синоатріальний вузол. Атріовентрикулярний вузол - це водій ритму другого порядку. Він бере на себе роль водія ритму, якщо з яких-небудь причин збудження від СА не може перейти на передсердя при атріовентрикулярній блокаді або при порушенні провідної системи шлуночків.
Клітини провідної системи серця і, зокрема, клітини пейсмекера, що володіють автоматией, на відміну від клітин робочого міокарда - кардіоміоцитів можуть спонтанно деполярізованнимі до критичного рівня. У таких клітинах за фазою реполяризації слід фаза повільної діастолічної деполяризації (МДД), яка призводить до зниження МП до порогового рівня і виникнення ПД. МДД - це місцеве, не поширюються збудження, на відміну від ПД, який є розповсюджується збудженням. Таким чином, пейсмекерного клітини відрізняються від кардіо-
міоцитів: 1) низьким рівнем МП - близько 50 - 70 мВ, 2) наявністю МДД, 3) близькою до пікоподібне потенціалу формою ПД, 4) низькою амплітудою ПД - 30 - 50 мВ без явища реверсії (овершута).
Особливості електричної активності пейсмекерних клітин обумовлені цілим рядом процесів, що відбуваються на їх мембрані. По-перше, ці клітини навіть в умовах «спокою» мають підвищену проникність для іонів Na +, що призводить до зниження МП. По-друге, в період реполяризації на мембрані відкриваються тільки повільні натрій-кальцієві канали, так як швидкі натрієві канали через низький МП вже інактивовані. У клітинах синоатріального вузла в період реполяризації швидко інактивуються відкриті калієві канали, але підвищується натрієва проникність, на тлі якої і виникає МДД, а потім і ПД. Потенціал дії синоатріального вузла поширюється на всі інші відділи провідної системи серця. Таким чином, синоатріальний вузол нав'язує всім «веденим» відділам провідної системи свій ритм. Якщо порушення не надходить від головного пейсмекера, то «латентні» водії ритму, тобто клітини серця, що володіють автоматией, беруть на себе
функцію нового пейсмекера, в них також зароджується МДД і ПД, а серце продовжує свою роботу.
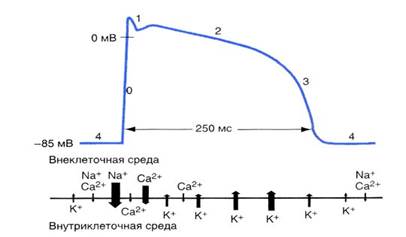
0- Фаза швидкої деполяризації, 1 фаза ранньої швидкої реполяризації, 2 плато, 3 Фаза пізньої швидкої реполяризації, 4 - потенціал спокою
Прояви автоматизму серця (водій ритму першого порядку, водій ритму другого і третього порядку, наслідки руйнування різних ділянок провідної системи, закон градієнта автоматизму).
Автоматизм - здатністю серця ритмічно скорочуватися під впливом імпульсів, що виникають у ньому самому.
В області правого передсердя, а також на кордоні передсердь і шлуночків розташовуються ділянки, відповідальні за порушення серцевого м'яза. Автоматизм серця має міогенну природу і обумовлений спонтанною активністю частини клітин його атипові тканини.
Зазначені клітини утворюють скупчення в певних ділянках міокарда. Найбільш важливим у функціональному відношенні з них є синусний, або синоатріальний, вузол, розташований між місцем впадання верхньої порожнистої вени і вушком правого передсердя. У нижній частині міжпередсердної перегородки, безпосередньо над місцем прикріплення септальних стулки тристулкового клапана, розташовується атріовентрикулярний вузол. Від нього відходить пучок атипових м'язових волокон, який пронизує фіброзну перегородку між передсердями і переходить у вузький довгий м'язовий тяж, укладений в міжшлуночкової перегородки. Він називається атріовентрикулярним пучком, або пучком Гіса. Пучок Гіса розгалужується, утворюючи дві ніжки, від яких приблизно на рівні середини перегородки відходять волокна Пуркіньє, також утворені атипові тканиною і формують субендокардіальних мережу в стінках обох шлуночків
Порушення міокарда зароджується в синоатріальної вузлі, який називають водієм ритму, або пейсмекером першого порядку. і далі поширюється на мускулатуру передсердь з подальшим порушенням атріовентрикулярного вузла, який є водієм ритму другого порядку. Швидкість поширення збудження в передсердях становить 1 м / с. При переході збудження на атріовентрикулярний вузол має місце так звана атріовентрикулярна затримка, складова 0,04 0,06 с. Механізм атріовентрикулярної затримки полягає в тому, що провідні тканини синоатріального та атріовентрикулярного вузлів контактують безпосередньо, а через волокна робочого міокарда, для яких характерна більш низька швидкість проведення збудження. Останнє поширюється далі по ніжках пучка Гіса і волокнам Пуркіньє, передаючись на мускулатуру шлуночків, яку воно охоплює зі швидкістю 0,75-4,0 м / с.
Атріовентрикулярний вузол бере на себе роль водія ритму, якщо з яких-небудь причин збудження від СА не може перейти на передсердя при атріовентрикулярній блокаді або при порушенні провідної системи шлуночків. Якщо уражені всі основні водії ритму, то дуже рідкісні імпульси 20 імп / с) можуть виникати в волокнах Пуркіньє - це водій ритму 3-го порядку.
Закон градієнта автоматии серця - ступінь автоматии тим вище, чим ближче розташований дану ділянку провідної системи до синусному вузлу.