Бронхіальною астмою хворіє 5% дорослого населення, серед дітей поширеність становить в різних країнах від 0 до 30%, в Росії захворюваність варіює від 2,6 до 20,3%. Серед дітей, які страждають на бронхіальну астму, хлопчиків в 2 рази більше, ніж дівчаток. До 30 років співвідношення статей вирівнюється.
В даний час відбувається значне збільшення хворих на бронхіальну астму. Головними причинами такого зростання є алергізація населення, порушення екології промислових центрів, широке використання хімічних засобів в промисловості, сільському господарстві, побуті, розширення контактів хворих з різними лікарськими засобами. Розрізняють дві групи факторів, що сприяють виникненню бронхіальної астми - внутрішні і зовнішні. Внутрішні чинники привертають до захворювання, а зовнішні провокують виникнення захворювання.
Внутрішні чинники. Внутрішні чинники - це характеристики, властиві самому організму. Сюди відносять біологічні дефекти імунної, ендокринної, вегетативної нервової систем, чутливості і реактивності бронхів, мукоциліарногокліренсу, ендотелію судин легенів, системи швидкого реагування (огрядні клітини і ін.), Метаболізму арахідонової кислоти і т.д.
Серед них особливо виділяють гени, що призводять до атопії, і гени, що призводять до бронхіальної гіперреактивності. Має значення спадкова схильність. Відзначається збільшення поширеності захворювання серед кровних родичів хворих, які страждають на астму (20-25% в порівнянні з 4% в загальній популяції), що може свідчити про участь в його розвитку генетичних факторів. Їх внесок у формування хвороби становить від 35 до 70%
Наявність будь-якого внутрішнього чинника не означає 100% -вої ймовірності виникнення бронхіальної астми, але значно збільшує шанси захворіти при впливі зовнішніх факторів.
Зовнішні фактори. До зовнішніх факторів, які провокують розвиток захворювання і сприяють загостренню бронхіальної астми, відносять:- Алергени (пилкові, пилові, харчові, лікарські, виробничі, алергени кліщів, тарганів та інших комах, епідермальні алергени тварин, птахів та інші алергени).
- Інфекційні агенти (збудників інфекційних захворювань). До них відносяться віруси грипу і парагрипу, риновіруси, респіраторний синцитіальним вірус, гриби, дріжджі та ін. Найчастіше ці агенти виявляються при захворюванні носоглотки і бронхо-легеневого апарату.
- Механічні і хімічні подразники (металева, дерев'яна, силікатна, бавовняний пил, пари кислот і лугів, дими і ін.). Бронхоконстрикція може виникнути при впливі виробничих факторів: продуктів неповного згоряння бензину, гасу, газу, кам'яного вугілля, диму від сигарет і пахучих речовин.
- Метеорологічні та фізико-хімічні чинники (зміни температури та вологості повітря, коливання барометричного тиску, підвищення сонячної активності. Магнітного поля землі, фізичні зусилля і ін.).
- Стресові нервово-психічні впливу і фізичне навантаження. Велику роль в перебігу бронхіальної астми відіграють негативні емоції і стресові ситуації, що призводять до виражених нервово-психічних порушень. Одним з найбільш поширених чинників, що провокують напади бронхіальної астми, є фізичне навантаження.
- Фармакологічні впливу (β-адреноблокатори, нестероїдні протизапальні засоби, антибіотики, піперазин, циметидин і т.д.).
- Куріння тютюну (активне і пасивне). У хворих на астму куріння тютюну супроводжується прискореним погіршенням функцій легких і збільшенням ступеня тяжкості захворювання. Куріння може призводити до зниження відповіді на застосування глюкокортикоїдів, а також зменшувати ймовірність досягнення контролю за астмою.
Провідне значення в патогенезі бронхіальної астми має гіперчутливість або гіперреактивність дихальних шляхів негайного (першого) типу. Гіперчутливість обумовлена звільненням біологічно активних речовин з опасистих клітин і базофілів (гістаміну, серотоніну, зозінофілиюго хемотаксического фактора анафілаксії, протеази) при взаємодії антигенів з молекулами IgE, адсорбованими на мембранах вказаних клітин, і проявляється різким звуженням бронхів. Розвиток запалення пов'язане з Т-лімфоцитами, присутніми в бронхах хворих, секретуючими цитокіни і регулюючими клітинний і гуморальний імунітет. Т-хелпери типу 1 виділяють ІЛ-2 і інтерферон γ, що стимулюють проліферацію і диференціювання Т-лімфоцитів і активують макрофаги. Т-хелпери типу 2, секретують ІЛ-4 і ІЛ-5 і стимулюють проліферацію В-лімфоцитів, проліферацію, диференціювання і активацію еозинофілів і синтез імуноглобулінів.
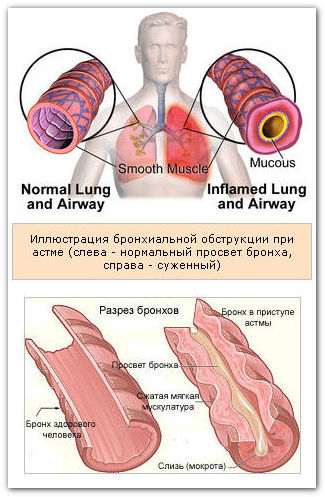
При бронхіальній астмі розвивається запалення бронхіального дерева з інфільтрацією еозинофілами і лімфоцитами і десквамацією епітелію. Ступінь гиперреактивности тісно пов'язана з поширеністю запального процесу. Еозііофіли, лімфоцити і макрофаги секретують речовини, що підтримують запальний процес в дихальних шляхах. До них відносяться гістамін, продукти обміну арахідоіовой кислоти (лейкотрієни С, D, Е і простагландини Е2. Fα, D2) і фактори активації тромбоцитів - речовини ліпідної природи. Синтезовані медіатори запалення беруть участь в секреції слизу, бронхоконстрикции і пропотеваніе рідини з мікросудин. Це веде до набряку підслизового шару, що збільшує опір дихальних шляхів і посилює гіперреактивність бронхів.
У патогенезі бронхіальної астми беруть участь і нейрогенні фактори. Бронхіальна гіперреактивність може бути обумовлена порушенням функціональної активності симпатичного відділу вегетативної нервової системи - блокадою або недостатністю β2-адренорецепторів. У деяких випадках порушення парасимпатичного відділу призводить до рефлекторному бронхоспазму, особливо при вдиханні неспецифічних подразників. Але в даний час існує думка про провідне значення в рефлекторної бронхоконстрикции нейропептидів, що вивільняються сенсорними нервами за механізмом аксонорефлекса. До них відносяться речовина Р, нейрокинин А і споріднений кальцитоніну пептид. Ці пептиди збільшують судинну проникність і секрецію слизу, розширюють бронхіальні судини і викликають бронхокопстрікторний ефект.
Реактивність бронхів змінюється при дії факторів зовнішнього середовища. Вірусні інфекції верхніх дихальних шляхів або вплив полютантів (двоокису азоту, промислових димів, вихлопних газів, озону та інших) стимулюють вивільнення біологічно активних речовин із стовбурових клітин, збільшують реактивність бронхів, що може бути причиною загострень астми.
Патологічна анатомія
Морфологічними субстратами бронхіальної астми є:- обтурація просвіту дрібних, середніх і великих бронхів в'язкою слизово-гнійною мокротою;
- спастическое скорочення, але разом з тим і паралітичну розширення бронхів;
- гостре емфізематозних здуття легких;
- розширення і повнокров'я всієї судинної системи бронхів, набряк слизової оболонки, дифузна еозинофільна інфільтрація всіх шарів бронхіальної стінки.
Можливо виявлення масивних скупчень огрядних клітин у власній оболонці, гіпертрофії гладких м'язів і слизового переродження залоз.
Класифікація бронхіальної астми
Єдиної класифікації бронхіальної астми не існує. Прийнято поділяти по клініко-патогенетичним критеріям бронхіальну астму на алергічну (атопічний) і неалергічний (ендогенну або Ідіосінкразіческім). У МКБ-10 виділяють ще змішану та неуточнені форми.
Залежно від причин, що викликають напади, виділяють:- екзогенну бронхіальну астму - напади викликаються при впливі на дихальні шляхи алергену, що надходить із зовнішнього середовища (пилок рослин, цвілеві грибки, шерсть тварин, дрібні кліщі, що знаходяться в домашнього пилу).
- ендогенну бронхіальну астму - напад викликають такі чинники, як інфекція, фізичне навантаження, холодне повітря, психо-емоційні подразники
- бронхіальну астму змішаного генезу - напади можуть виникати як при впливі на дихальні шляхи алергену, так і при впливі перерахованих вище факторів
- кількості нічних симптомів на тиждень;
- кількості денних симптомів в день і на тиждень;
- кратності застосування (потреба) β2 агоністів короткої дії;
- вираженості порушень фізичної активності та сну;
- значенням пікової швидкості видиху (ПСВ) і її процентного співвідношення з належним або найкращим значенням;
- добовими коливаннями ПСВ.
У стратифікації астми за ступенем тяжкості є поняття ступені, відповідної певним градаціях ознак симптомокомплексу астми. Виділяють чотири ступені, якщо пацієнт не приймає базисних препаратів, то кожна з цих ступенів відповідає одній з чотирьох ступенів тяжкості:
1. Бронхіальна астма интермиттирующего (епізодичного) течії:- симптоми астми рідше 1 разу на тиждень;
- загострення нетривалі (від декількох годин до декількох днів);
- нічні симптоми не частіше 2 разів на місяць;
- відсутність симптомів і нормальна функція легень між загостреннями;
- ПСВ> 80% від належного і добові коливання ПСВ 80% від належного і добові коливання ПСВ 20 - 30%.
- щоденні симптоми;
- загострення порушують працездатність, фізичну активність і сон;
- нічні симптоми виникають частіше 1 разу на тиждень;
- щоденний прийом β2-агоністів короткої дії;
- ПСВ 60-80% від належного, добові коливання ПСВ> 30%.
- постійні симптоми протягом дня;
- часті загострення;
- часті нічні симптоми;
- фізична активність значно обмежена;
- ПСВ